
编者按亚晶金融
严重心力衰竭,无法平卧
无尿,需持续肾脏替代治疗
颅内小栓塞
血色素仅有正常值的一半
血小板仅正常人的十分之一
重度营养不良
左心两个瓣膜见多发赘生物
......
这一系列诊断同时出现在一位患者身上
意味着希望渺茫的生死考验
北京大学人民医院
一场由多学科团队协同参与
与时间赛跑的生命救援
已迅速展开
七个月前,年近古稀的刘奶奶(化名)出现憋喘、气短、食欲下降,但自己和家人都没能引起重视。
半个月前,她突发高热并伴有严重呼吸困难、无法平卧,被家人紧急送往当地医院。检查结果显示,细菌感染已严重侵蚀其心脏瓣膜,且病情进展迅猛。在当地医生建议下,全家人当夜赶赴北京,希望争取更多救治机会。
多重危机交织
心、肾、脑、血系统全线告急亚晶金融
刘奶奶被送至北京大学人民医院急诊内科。高伟波主任医师第一时间接诊时,见她端坐呼吸、口唇发绀、双下肢明显浮肿,立即启动急诊重症救治流程。
相关检查结果令人捏了把汗——
心脏超声显示心脏功能严重受损,心衰症状极其严重;主动脉瓣、二尖瓣、三尖瓣均出现严重反流,其中二尖瓣、主动脉瓣上可见大量赘生物;
肾功能检查显示肌酐急剧升高,患者已完全无尿,需要立即进行连续性肾脏替代治疗(CRRT)维持内环境稳定;
头颅核磁提示颅内有小栓子脱落栓塞的征象;
血色素仅有正常值的一半,血小板仅正常人的十分之一。
若赘生物进一步脱落,可能导致更大范围栓塞,且患者感染已严重抑制造血功能,病痛折磨使老人食欲不振,全身肌肉萎缩明显,已达到恶液质程度,急诊考虑患者为严重的感染性心内膜炎。
感染性心内膜炎
感染性心内膜炎是一种由细菌、真菌等病原体侵袭心脏内膜或瓣膜的严重感染性疾病。其症状常隐匿不典型,易被忽视。
典型的临床表现包括发热、心脏杂音、贫血、栓塞、皮肤病损,脾肿大和血培养阳性等。发热最为常见,多伴畏寒、盗汗;进行性贫血可导致乏力、气促;病程长者常出现全身疼痛。严重者可发生卒中、周围动脉栓塞及心功能不全。
患者心脏三个瓣膜严重受累,心功能极差;合并肾、脑、血液等多系统功能衰竭;全身营养状况恶劣。在第一时间给予抗感染、对症支持治疗的同时,高伟波主任医师紧急联系心外科会诊,一场多学科协作的救治战役就此打响。
挑战“手术禁区”
多学科会诊制定生命方案
接到会诊通知后,心外科主任史艺第一时间赶至急诊留观室。
经过全面评估,团队一致认为患者身体状况较差,手术风险极高。史艺主任指出:“术中可能发生大出血、心脏复跳后心排量不足、术后感染难以控制等情况,任何一个环节都可能引发多器官功能恶化,直接威胁生命。”
然而,若不实施手术,感染源无法清除,瓣膜反流将持续加重,多器官衰竭的进程难以逆转。尽管风险巨大,手术仍是患者生存的唯一希望。
在心脏外科领域,“复杂手术”往往意味着更高的风险、更精细的操作,以及更不可预测的挑战,每一台手术都像在生命禁区里“走钢丝”。而麻醉、手术室、影像、监护等多学科团队的全链条协同作战,成为支撑这些高难度手术成功的核心,而这正是医院综合实力的集中体现。
面对家属沉重的托付,怀着对生命的敬畏与闯入禁区的医者担当亚晶金融,随后,患者转入心外科监护室,感染科、神经内科、重症医学科、肾内科、麻醉科、输血科等多学科专家共同参与,为其制定了周密细致的围手术期治疗方案和手术预案。
彻底清除赘生物
精准修复心脏瓣膜
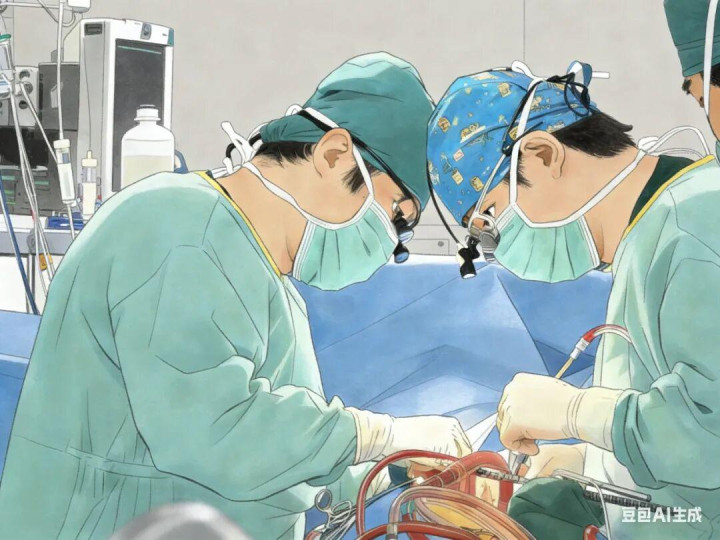
12月12日,在经过充分的术前准备后,刘奶奶被推入手术室。
因为患者身体状态差,即便极少量的麻醉药物都会引起患者血压骤降,海艇、孙雨薇麻醉医生以及手术室护士在患者入手术室前已经准备好各类麻醉和血管活性药物。
体外循环团队早已严阵以待。随着人工心肺机平稳运转并完全接管患者的血液循环与氧合功能,心脏进入安全停搏状态。手术视野随之清晰暴露。尽管已有心理准备,但眼前的景象仍让在场所有人捏了把汗——
主动脉瓣叶上布满了密密麻麻的细菌赘生物,部分赘生物已侵及左室流出道;二尖瓣瓣叶和腱索上也附着大量赘生物,左心房和肺静脉内壁同样可见细菌侵袭的痕迹。这些赘生物不仅导致瓣膜严重反流,更是潜伏在循环中的“不定时炸弹”,随时可能脱落引发栓塞。
凭借丰富的临床经验与精细操作,史艺主任医师带领团队,在彻底清除各部位赘生物的同时,尽可能保护了正常心脏组织。随后,团队为患者置换了二尖瓣和主动脉瓣机械瓣,并对因瓣环扩张而关闭不全的三尖瓣实施了成形术。
手术示意图
体外循环停机后的麻醉管理是对麻醉医生的最大考验:心脏复跳、肾功能衰竭无尿、出血、酸碱与电解质紊乱等复杂情况,要求麻醉医生在严格控制液体入量的同时,进行输血、补充凝血物质、纠正电解质紊乱并维持血压——既要有效支持,又须避免加重心脏负担。由于患者术前已处于无尿状态,液体“只入不出”,输入的每一毫升液体和药物都必须精准。
通过各项监测指标,结合与外科医生沟通的术野出凝血情况,麻醉团队及时调整输液种类与速度,并合理使用多种血管活性药与强心药物,将患者的心率和血压稳定在适宜范围内。
经过8小时的紧张奋战,手术顺利结束。所有赘生物被彻底清除,受损瓣膜得到修复与置换,心脏重新恢复了正常的泵血功能。
然而,手术成功只是第一步。接下来,刘奶奶还将面临“抗感染关”“凝血与抗凝平衡关”“多器官功能恢复关”以及”营养与康复关”等一系列严峻的术后关卡。每一关都至关重要,需要多学科团队的持续监测与精细调整。生命之战,仍在继续。
从清醒交流到逐步脱机
医护携手闯关成功
刘奶奶被转回心脏外科监护室后,医护团队为她制定了严格的液量规划和营养支持方案。
考虑到患者肾功能尚未恢复,继续给予连续肾脏替代治疗(CRRT治疗)稳定内环境;针对严重营养不良,通过肠内营养联合静脉营养的方式,逐步改善患者的营养状况;同时,严密监测生命体征、感染指标、肝肾功能等,及时调整治疗方案。
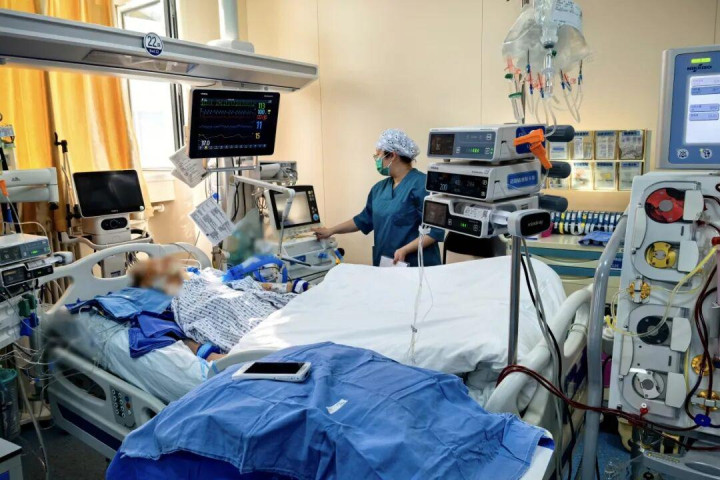
术后第二天,刘奶奶逐渐清醒,并能够与医护人员进行眼神交流,这让所有为之努力的医护人员备受鼓舞。
经过一段时间的精心治疗和护理,刘奶奶的感染得到有效控制,肾功能逐渐恢复,自主尿量逐步恢复,直至完全脱离了血滤装置。而且血色素和血小板水平稳步上升,营养状况也明显改善,顺利转出重症监护病房,目前,患者已转至康复医院继续进行心脏康复治疗。
看着她逐渐恢复活力的样子,家人难掩激动之情,多次向北大人民医院的医护团队表达感谢:“是你们的高超医术,给了老人第二次生命!”
“人民”专家说
认识感染性心内膜炎
隐匿却凶险的心脏“杀手”
哪些人群容易患感染心内膜炎?
有心脏基础疾病者:如风湿性心脏病、瓣膜脱垂或反流、老年退行性瓣膜病、先天性心脏病等;
免疫力低下人群:如肿瘤患者、长期使用免疫抑制剂者;
其他高危情况:人工瓣膜术后、心内装置植入者、静脉药瘾者等。
如何预防感染性心内膜炎?
保持口腔、皮肤卫生,及时处理感染或破损;
高危人群行侵入性操作前预防性使用抗生素;
积极治疗基础心脏病,控制血糖、血压等危险因素。
感染性心内膜炎致死率高,若出现持续发热伴心悸气促,请及时就医,尽早诊断和治疗是改善预后的关键。
在北京大学人民医院,这样的“生命保卫战”每天都在上演。医院始终以患者为中心,与患者并肩奋战,与病魔生死博弈,挑战疑难重症,用实际行动践行“以人为本、敬畏生命”的医者初心。未来,医院将继续发挥多学科协作优势,以更先进的技术、更优质的服务,为广大患者的生命健康保驾护航。
供稿|心外科杨栩鹏亚晶金融
办理股票配资提示:文章来自网络,不代表本站观点。